« Il y avait un homme aveugle de naissance qui avait sous lui plusieurs apprentis aveugles comme lui.
Leur occupation était de composer les couleurs pour les peintres. »
L’épidémie de covid-19 est en train de disparaître en France, avec 542 nouveaux cas le 18 juin1, contre 7 578 le 31 mars dernier, jour du « pic » de nouveaux cas dépistés. Comparé à d’autres épidémies, le bilan en termes de mortalité est loin de constituer un record (voir le tableau 1, ci-dessous.) Selon le classement retenu, elle est le 9ème ou le 13ème épisode important de surmortalité en France depuis l’après-guerre. Mais ce même bilan apparaît néanmoins très lourd par rapport à celui de la plupart des autres pays (voir le tableau 2.)
Selon les données retenues, la France se classe au 3ème ou au 6ème rang des principaux pays occidentaux en termes de mortalité.
Seuls la Belgique et le Royaume-Uni font – sans conteste – moins bien. Manifestement, le système de santé a été mis en difficulté. Des dysfonctionnements, qu’il faut essayer de comprendre, sont intervenus même si, aux plus hauts niveaux, l’autosatisfaction est désormais de mise2.
Tableau 1 : Bilan des principaux épisodes épidémiques en termes de mortalité (depuis 1945)
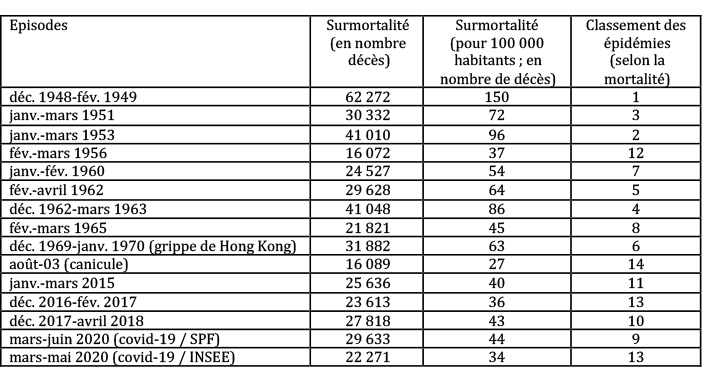
NB : Episodes de surmortalité d’au moins 10 000 décès par rapport à l’année précédente. Il s’agit le plus souvent d’épisodes de grippe saisonnière. Calculs effectués par rapport aux données de l’INED et de l’INSEE, sauf pour l’avant-dernière ligne du tableau : données de Santé publique France (SPF.) Données provisoires pour les deux dernières lignes du tableau.
Tableau 2 : Bilan comparé de l’épidémie de Covid-19 dans 21 pays
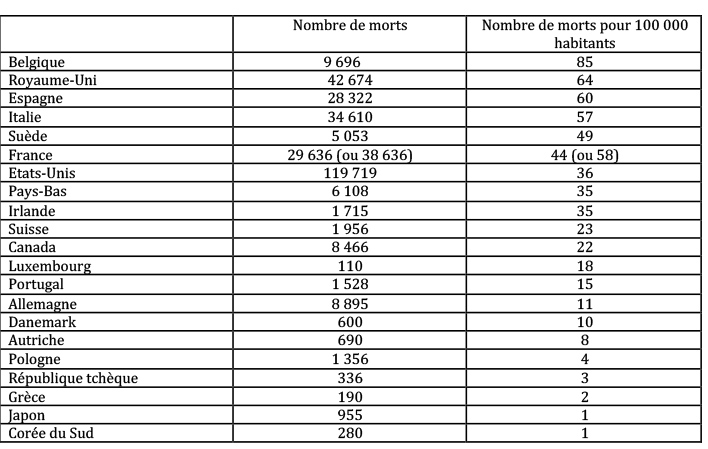
Sources : John Hopkins University et nos calculs. Données au 20 juin 2020.
Pour la France, le syndicat de médecins MG France a évalué le nombre de morts à domicile (dont ne tient pas compte la statistique officielle) à 9 000 (en ligne : https://www.mgfrance.org/publication/infoexpress/2543-enquete-mg-france-covid-en-ville-encore-des-infos). Le deuxième chiffre (entre parenthèses) prend en compte cette évaluation.
Une rupture dans la lutte contre les épidémies
Comment expliquer un tel niveau de mortalité, qui classe la France parmi les exemples occidentaux à ne pas suivre face à la pandémie ? Pour répondre à cette question, il est d’abord nécessaire de comprendre comment il est fait face habituellement à ce type d’épidémie avant de voir ce qui a changé en 2020.
La lutte moderne contre les épidémies repose sur quelques principes simples : « protéger les plus faibles – dépister les malades – les mettre à l’écart et les soigner ». Depuis deux siècles le « confinement général » des populations a été abandonné, sauf lorsque la présence de l’agent infectieux est encore circonscrite à la zone où il est apparu.
Par exemple, pour 2015, la grippe saisonnière, dans l’hémisphère Nord a pris un caractère inquiétant car la souche n’était pas couverte par le vaccin. Elle était au moins aussi contagieuse et virulente que le SARS-coV-2 de 2019-2020 et aucune médication connue n’avait fait ses preuves contre elle. Pourtant, aucun «état d’urgence sanitaire» n’a été proclamé et la surmortalité a été limitée à un niveau sensiblement égal à celui de la Covid-19.
Durant les 9 semaines de cette épidémie, il y a eu environ 3 millions de consultations médicales pour syndromes grippaux, 30 911 passages aux urgences débouchant sur 1 597 mises en réanimation3. L’essentiel du « choc » a donc été absorbé par les généralistes : ils ont traité 99 % des cas avec le cocktail habituel : « garder la chambre + antiviral + antibiotique ». Dans cette équation, le premier terme était le plus important : confiné chez lui jusqu’à ce qu’il ne soit plus contagieux, le malade ne contamine pas les autres, ce qui est le plus sûr moyen de freiner l’épidémie. Quant à la posologie traditionnelle, elle aide le travail du système immunitaire, prévient les infections opportunistes et diminue la durée de la contagiosité. Les généralistes ont utilisé le diagnostic habituel. Les tests ont été réalisés sur les malades hospitalisés et pour la surveillance du personnel soignant dans les hôpitaux et les EPHAD où des consignes particulières d’asepsie et de protection ont été appliquées.
Par rapport à ce schéma traditionnel éprouvé, donnant toute sa place aux soins primaires, tout a été changé en 2020.
L’une des clés révélatrices de ce changement – probablement la plus importante – se trouve dans le rapport de la mission d’information de l’Assemblée nationale « sur l’impact, la gestion et les conséquences » de l’épidémie, publié le 3 juin 20204. Celui-ci précède les travaux de la commission d’enquête qui s’est ouverte le 16 juin mais, curieusement, il a laissé indifférents les médias. Or, les parlementaires ont fourni – peut-être sans véritablement s’en rendre compte – une information décisive : le tableau au bas de la page 79 de leur rapport.
Une double cassure
Les trois premières lignes du tableau 3 ci-dessous proviennent de ce rapport parlementaire. Nous y ajoutons le nombre des hospitalisations pour Covid-19 (publié par SPF) et calculons la proportion de cas de Covid-19 traités en urgence (dernière ligne.)
Tableau 3 : Nombre de consultations pour suspicion de Covid-19 (auprès des généralistes, de SOS-médecins et en urgence) et nombre d’hospitalisations (classement par semaine)
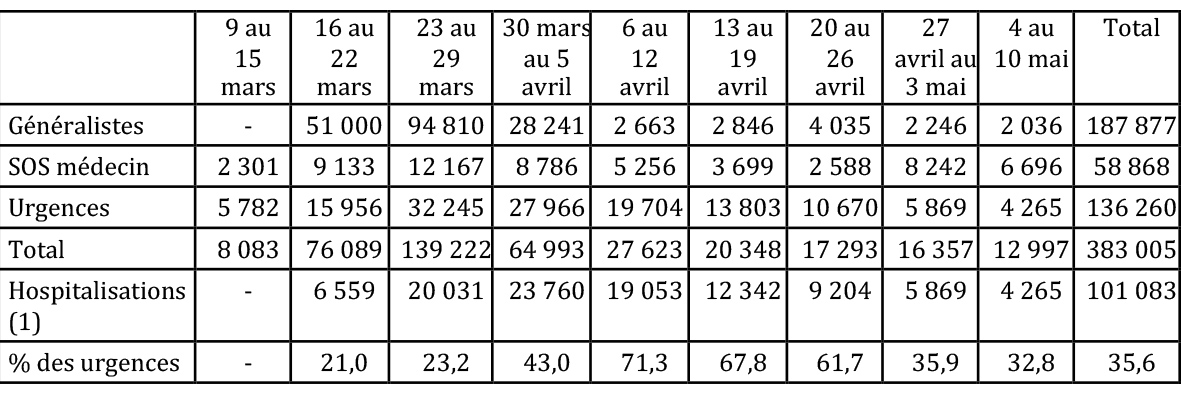
(1) Nombre de « personnes nouvellement hospitalisées » (pour Covid-19) d’après SPF. Des données n’ont été publiées qu’à partir du 19 mars.
On rappellera qu’en 2015 (et, en fait, à chaque épidémie saisonnière avant 2020), la médecine de ville traitait 99 % des infections pulmonaires et le système hospitalier seulement les 1 % les plus graves nécessitant des soins intensifs. En contrepartie, cette année-là comme d’habitude, environ un décès sur deux s’est produit à domicile, soit que le patient ou son entourage refusait le transfert vers un hôpital, soit que le médecin jugeait que l’âge et l’état général du patient ne justifiaient pas une ultime tentative de sauvetage. Après tout, cette fonction d’ «accompagnement de la fin de vie» faisait aussi partie des fonctions traditionnelles du «médecin de famille», fonction qui a été supprimée de facto en 2020 pour la plupart des malades de la Covid-19.
En effet, pour cette épidémie, la dernière colonne du tableau indique qu’il y aurait eu :
- dix fois moins de consultations en médecine de ville (généralistes + SOS médecins) qu’auparavant pour ce genre d’épidémie (247 000 au lieu d’environ 3 millions) ;
- plus du tiers des malades ont abouti à l’hôpital (contre environ 1 % avant 2020) ;
- à partir du 30 mars – alors que le pic de l’épidémie n’est pas encore atteint – une chute brutale du nombre de consultations chez les généralistes.
Les médecins s’en sont alarmés. Le syndicat de généralistes MG France dénonçant, par exemple, le Premier ministre qui « dissuade les patients d’aller consulter, en expliquant doctement qu’aller voir son médecin est plus dangereux qu’aller acheter une baguette de pain ou un paquet de cigarettes »5. Entre le 5 et le 12 avril il y a encore une division par 10 du nombre de consultations et SOS-médecins prend en charge plus de patients que tous les autres généralistes français réunis ! Le graphique 1 ci-dessous illustre l’ampleur du phénomène.
Graphique 1 : Nombre de consultations chez les généralistes et en urgences comparé aux hospitalisations
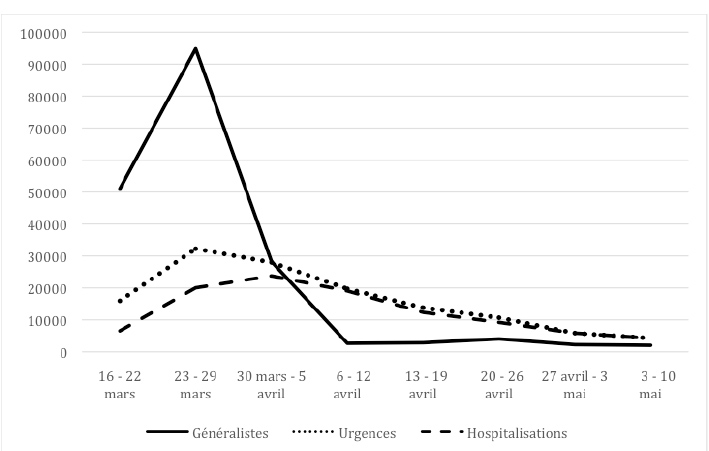
Sources : Assemblée nationale, SPF et nos calculs.
Les deux premières semaines du confinement, les trois courbes évoluent dans le même sens. La croissance la plus forte s’observe chez les généralistes. Certes, le rapport entre le nombre d’urgences et les consultations chez les généralistes n’est que d’un à trois, alors que pour la grippe, il était plutôt de 1 à 100. Dès le départ, la contribution des généralistes semble modeste, comme si une grande partie des médecins s’étaient placés en retrait.
Normalement, les trois courbes devraient présenter le même profil. Les pics des consultations et des urgences auraient dû se situer entre le premier avril (maximum du nombre d’hospitalisations nouvelles), le 8 avril (pic des personnes en réanimation) et le 14 avril (maximum des personnes hospitalisées.) Or, dès la fin mars, alors que l’épidémie est encore en croissance, une double cassure se produit.
La première cassure concerne les urgences. A partir de la semaine du 23 mars, la courbe des urgences se rapproche de celle des hospitalisations et se confond avec elle à partir du 6 avril. C’est une situation inédite. D’ordinaire, une partie des patients qui arrivent aux urgences des hôpitaux repartent, après examen et soins si nécessaire, sans être hospitalisés. Trois explications se cumulent.
En premier lieu, on peut supposer que les patients qui se présentaient spontanément – parce qu’ils pensaient avoir les symptômes de la maladie et ne parvenaient pas à obtenir un rendez-vous avec leur généraliste – ont été soit hospitalisés, parce que leur état était critique, soit renvoyés chez eux et vers le numéro d’urgence si leur état s’aggravait. Ce renvoi aurait été fait sans que le patient ait fait l’objet d’un examen par un médecin comme cela est d’usage (et n’aurait donc pas été comptabilisé.)
Deuxièmement, les services d’urgence ont fait un tri sévère et n’ont pris en charge que les cas les plus graves. Ce tri aurait été fait au téléphone puisque lorsque le SAMU se déplace, cette intervention est comptabilisée en tant que telle.
Enfin, et surtout, suivant les consignes gouvernementales largement diffusées dans les médias, la plupart des malades ont probablement attendu d’être en grande difficulté pour appeler les services de secours. Sur divers blogues et sur les réseaux sociaux, on trouve de nombreuses plaintes concernant la difficulté de joindre ce numéro, parfois pendant des journées entières.
Dès lors, il est possible que le nombre des décès à domicile soit supérieur à l’estimation de 9 000 mentionnée au début de cet article.
En tous cas, c’est une situation inédite dans l’histoire sanitaire récente.
La deuxième cassure est spectaculaire. Le nombre des consultations chez les généralistes s’effondre et passe en dessous du nombre d’hospitalisations. Dès la semaine du 6 avril, il tombe à 2 663 (35 fois moins que 2 semaines plus tôt), alors que l’épidémie est au plus haut.
Quels événements ont pu entraîner un faible nombre de consultations dès le début de l’épidémie, puis un retrait aussi spectaculaire – et à notre connaissance, totalement inédit – de la part des généralistes ?
Les soins primaires interdits ?
Le 14 mars, le Haut conseil de la santé publique (HCSP) recommande aux médecins généralistes de n’utiliser que le paracétamol à l’exclusion de tout autre médicament6. C’est la première fois dans notre histoire que l’on prescrit aux médecins… de ne pas prescrire.
Le même jour, dès son premier avis, le conseil scientifique, chargé d’éclairer le président de la République, a justifié la décision de fermeture des écoles et de confinement de la population, par l’affirmation « en l’absence de traitement et de vaccin »7.
Le 23 mars, le même conseil scientifique fait les recommandations suivantes aux médecins généralistes8 : « La détection et la prise en charge des patients atteints de Covid-19 doit se faire autant que possible en évitant la venue de ces patients en cabinet de consultation (…) Quand une consultation au cabinet est jugée indispensable par le médecin généraliste, elle se fera à des horaires dédiés pour éviter le contact avec d’autres patients non infectés, sera réalisée avec les matériels de protection nécessaires, et sera suivie des mesures de désinfection appropriées. Le transport des patients vers le cabinet et leur retour à domicile devra se faire de façon sécurisée. Si le médecin se rend au domicile du patient, les mêmes recommandations s’appliquent. » Rappelons qu’à l’époque, les matériels de protection (masques, gants, sur-blouses…) manquaient totalement et que rapprochées du prix de la consultation, ces recommandations paraissent bien difficilement praticables.
Le 25 mars, un décret du ministère de la Santé réserve la prescription des dérivés de la quinine aux établissements hospitaliers. Les médecins libéraux ne sont plus autorisés à la prescrire puis, le 26 mars, l’ANSM (Agence nationale de sécurité du médicament) a interdit aux pharmaciens de délivrer ces médicaments sauf dans le cas de certaines pathologies (VIH, lupus, polyarthrite rhumatoïde.)
Le 27 mars, le conseil scientifique du Collège national des généralistes enseignants (CENG) a recommandé aux médecins généralistes de ne pas prescrire de dérivés de la quinine pour la prise en charge de la Covid-19. Il ajoutait que « cette prescription serait contraire à l’éthique médicale ». Cette formule a une portée pratique précise : tout médecin qui enfreint l’éthique de sa profession peut être suspendu immédiatement par le conseil de l’Ordre. Le même jour, le conseil national de l’Ordre des médecins a repris à son compte ces injonctions leur donnant en quelque sorte force de loi.
Les statistiques dévoilées par la commission d’enquête de l’Assemblée nationale, résumées dans le tableau 3 et le graphique 1, ci-dessus, montrent clairement que, moins d’une semaine après ces injonctions, l’écrasante majorité des médecins généralistes avaient obtempéré en fermant leur porte aux patients présentant les symptômes de la Covid-19, en refusant les visites à domicile et en ne conseillant que la prise de paracétamol (en vente libre et ne justifiant donc pas de consultation) et le recours aux urgences en cas d’aggravation. Jusqu’au 10 mai – date des dernières données publiées – ils n’ont pas modifié cette attitude.
Ces patients avaient deux ultimes recours : SOS-médecins et les urgences. Or, dès la semaine du 30 mars, qui suit ces injonctions, et alors que la maladie est toujours en expansion, les consultations SOS-médecins reculent également (elles auraient dû exploser puisque les généralistes ont fermé leur porte.) Les urgences sont réservées aux patients en état critique amenés par les secours.
Quelques médecins ont persisté à vouloir soigner et à traiter leurs patients, au moyen de la pharmacopée disponible, et non pas du seul paracétamol qui, de surcroît, n’est pas sans présenter d’effets pervers10. Alors, le 23 avril, le Conseil de l’Ordre s’est fait plus menaçant11. Il a rappelé l’interdiction de toute tentative de traitement s’apparentant de fait à une expérimentation – puisque, à son avis, la maladie était nouvelle et sans traitement admis. Dès lors, tout soin devait obéir à une procédure lourde et complexe (déclaration à l’ANSM) et, en fait, vouée à l’échec s’agissant de médecins libéraux. Cela ne pouvait qu’achever de démunir les médecins de tout moyen face à une épidémie en progression forte et rapide.
Quelques-uns persistant encore, notamment en recourant à des antibiotiques pour combattre la maladie, le HCSP, suivant des préconisations de l’ANSM et de la direction générale de la santé, a déconseillé alors le recours à ces médicaments12. Dans le même temps, début juin, les ordres départementaux de médecins annonçaient qu’ils allaient convoquer sans délai, pour explication, les rares médecins qui n’avaient pas respecté ou ne respecteraient toujours pas ces « recommandations ».
Des conséquences dramatiques
Alors que la France consacre 12 % de son revenu national à la santé, pour la première fois de l’histoire contemporaine, des centaines de milliers de personnes, assurées sociales, se sont vues refuser une rencontre avec un médecin, l’écoute et les soins auxquels ils avaient droit.
Outre le drame psychologique ressenti par ces personnes abandonnées à leur sort, les conséquences en termes de santé publique sont évidentes et dramatiques.
Le malade est resté « en circulation » au lieu d’être mis à l’écart, contrairement à toutes les recommandations et à la pratique médicale face aux épidémies. William Dab, ancien directeur général de la santé, le rappelait cruellement aux autorités sanitaires dans une interview au journal Le Monde malheureusement parue deux mois après le pic épidémique : « L’on sait depuis Robert Koch [découvreur de la bactérie responsable de la tuberculose] que la séquence surveiller-tester-tracer-isoler est la base de la maîtrise des épidémies de maladie transmissible »13. Le même enfonçait le clou en déclarant que, depuis début juin, cette séquence « est désormais mieux mise en œuvre ».
Pendant la période la plus intense de l’épidémie, le malade – dont l’état n’était pas jugé suffisamment grave pour être envoyé aux urgences par les services de secours –, a été livré à lui-même.
Il a contaminé ses proches, les commerçants et leurs clients, lorsqu’il allait faire ses courses. S’il faisait partie des travailleurs « réquisitionnés », faute d’un arrêt de travail, il a répandu le virus dans le métro, le bus, parmi ses collègues de travail, etc. S’il était soignant ou personnel de service dans un hôpital ou un EPHAD, il a diffusé la maladie parmi les personnes à risque qu’il aurait fallu protéger. Ainsi, se sont développées des « situations de superpropagation », selon une autre formule de William Dab.
Cette perspective n’a rien de théorique. Après avoir longuement refusé de tester systématiquement les personnels soignants, il a bien fallu reconnaître que beaucoup avaient contracté la maladie : au 14 mai, un recensement partiel indiquait que plus de 65 800 professionnels de la santé et du secteur « médico-social » ont eu une forme symptomatique de la maladie qui a conduit à les tester positifs14. 75 % d’entre eux travaillaient en EHPAD. Les infirmier(ères) étaient les plus touché(es). Ces personnels n’ayant pas été mis à l’écart avant de présenter des symptômes sérieux (puisqu’ils ne pouvaient pas voir leurs généralistes pour un arrêt de travail), ils ont chacun contaminé plusieurs « personnes à risque ». Ainsi s’explique l’effroyable mortalité dans les EPHAD.
Dans le cas italien, une équipe de médecins lombards analysait clairement cette situation dès le 21 mars 2020 : « Les hôpitaux pourraient être les principaux vecteurs de la Covid-19, car ils ont été rapidement peuplés de patients infectés, ce qui facilite la transmission aux patients non infectés. Les patients sont transportés par notre système régional, qui contribue également à la propagation de la maladie car ses ambulances et son personnel deviennent rapidement des vecteurs. Les agents de santé sont des porteurs asymptomatiques ou malades sans surveillance »15.
Plus globalement, le confinement très dur et indifférencié de toute la population a été inutile et toute la société a été touchée.
Avec le manque de matériel de protection et de tests, les principales causes de l’hécatombe française résident dans la démobilisation des généralistes et dans le refus de les laisser libres d’exercer leur métier de médecin16.
Conclusions
L’épidémie de Covid-19 n’a rien d’exceptionnelle contrairement à ce que les autorités et les médias n’ont cessé de répéter tout au long de la crise. La mortalité se situe entre le 9e et le 13erang dans l’histoire sanitaire française des 70 dernières années. Quant aux « nouveaux » virus, depuis près de deux siècles, nos sociétés y ont été souvent confrontées et elles ont surmonté ces épidémies sans enfermer leurs citoyens, mettre à bas les libertés publiques ni ruiner le pays.
La Covid-19 aura tué entre 30 000 et 40 000 Français (suivant que l’on compte ou non le nombre probable de morts à domicile.) C’est beaucoup comparé à la plupart des autres pays. Par exemple, proportionnellement à la population, il y a eu 4 à 5 fois plus de morts en France qu’en Allemagne alors que la population allemande est plus âgée, donc plus à risque et que, par tête d’habitant, les budgets de santé sont comparables. Avec le Portugal, le rapport est de un à trois ou quatre, avec une population âgée et un budget santé bien moindre. Le Japon, lui aussi nettement plus âgé et touché par l’épidémie avant la France, a pourtant eu cent fois moins de morts sans pratiquer le confinement obligatoire. Certes, il y a eu proportionnellement à la population, plus de morts en Belgique ou au Royaume-Uni et autant en Italie et en Espagne. Ces quatre pays ont des points communs avec la France : du fait de leur impréparation et de la crise des urgences, les autorités ont choisi un confinement dur et le pilotage administratif du système de soins. Manifestement cette voie n’était pas la bonne et l’autosatisfaction qui prévaut aujourd’hui chez les dirigeants français ne doit pas cacher des résultats très problématiques.
En 2015, personne n’a songé à déclarer : « virus inconnu : tous aux abris ». Les écoles, les entreprises, les salles de spectacles, les restaurants sont restés ouverts. Pourtant, la surmortalité finale a été équivalente à celle qui se profile avec la Covid-19 … La diffusion du virus a été limitée grâce à des précautions de routine dans le secteur hospitalier et surtout grâce au « confinement » des malades chez eux jusqu’à ce qu’ils ne soient plus contagieux. Pendant ce temps, la vie culturelle, sociale et économique continuait et les libertés civiles et publiques étaient préservées. Ces malades ont accepté de rester « confinés » chez eux parce qu’ils avaient confiance dans leur médecin et qu’ils étaient convaincus qu’on les soignait correctement. Dans cet équilibre difficile entre la lutte contre l’épidémie, le respect des libertés individuelles et les nécessités de la vie collective, le « médecin de famille » a joué le rôle principal, de manière assez efficace parce qu’il était investi de la confiance des malades sinon de celle des autorités sanitaires et des pouvoirs publics.
Ce fragile équilibre a été rompu en 2020. Les autorités publiques se sont emparées du dossier et elles ont ouvertement déclaré que la Covid-19 était une chose trop sérieuse pour laisser les médecins de ville s’en occuper. On les a bombardés de directives inapplicables puis on les a carrément mis sur la touche en les menaçant des plus graves sanctions s’ils persistaient à vouloir soigner.
Dans son discours du 17 mars 2020, le président de la République a utilisé plusieurs fois le mot « guerre ». Avec son état-major « scientifique » et les autorités de santé, croyant sans doute faire le bien, il a désarmé la première ligne de défense, laissé l’ennemi se répandre librement dans la population française et s’emparer des endroits stratégiques où il n’aurait jamais dû pénétrer.
Cette débâcle interroge aussi une organisation sanitaire très centralisée, le mépris des autorités publiques pour les médecins généralistes, le manque de confiance de l’Etat dans la société civile, mais aussi le modèle économique de l’industrie pharmaceutique, dont l’existence dépend du remplacement rapide des médicaments existants par de nouveaux produits17. Pour toute une série de raisons – d’emploi mais aussi de prestige national – les gouvernements sont évidemment sensibles aux demandes et aux découvertes de cette industrie. Les médicaments anciens, malgré leur efficacité, sont peu rentables pour leurs fabricants puisqu’ils sont tombés dans le domaine public. Ils sont donc régulièrement remplacés, voire retirés du marché. Cela peut désarmer les médecins lorsque l’efficacité des nouveaux médicaments reste douteuse, sans parler du coût qui se trouve démultiplié pour la Sécurité sociale, les mutuelles et les patients.
Enfin et surtout, cette politique, outre qu’elle n’a pas évité une surmortalité importante, a engendré une régression démocratique – privilégiant pendant plusieurs semaines une société de surveillance et de punition18 – puis la crise économique la plus grave depuis les années 1930 et la Seconde Guerre mondiale19. Le nombre de chômeurs est en train d’augmenter dramatiquement tandis que le déficit de la Sécurité sociale – et plus largement de l’Etat social – est devenu abyssal, comme jamais auparavant.
Lors de son troisième voyage, Gulliver découvre Balnibarbes, pays dirigé selon les préceptes d’une académie pléthorique et richement dotée. Pourtant, sous ce gouvernement « éclairé », le pays est pauvre et misérable car les recommandations de l’académie sont toujours absurdes, à l’opposé de la logique et de l’expérience. Du coup, les champs sont stériles, les maisons délabrées, l’état sanitaire déplorable, rien ne fonctionne. Face à la Covid-19, la France aurait-elle ressemblé à Balnibarbes ?
Notes :
- Dont 172 nouveaux cas pour la seule Guyane (et 366 cas en métropole.)
- Cet article poursuit et actualise une recherche commencée dans les premiers jours de l’épidémie : – Dominique Andolfatto, « Covid-19 et surmortalité en France », Revue politique et parlementaire, 10 avril 2020, en ligne : https://www.revuepolitique.fr/covid-19-et-surmortalite-en-france/ ; – Dominique Andolfatto, Dominique Labbé, « Destin du covid-19 », Revue politique et parlementaire, 22 avril 2020, en ligne : https://www.revuepolitique.fr/destin-du-covid-19/ – Dominique Andolfatto, Dominique Labbé, « Covid-19 : ce que nous apprennent les statistiques hospitalières », Revue politique et parlementaire, 20 mai 2020, en ligne : https://www.revuepolitique.fr/covid-19-ce-que-nous-apprennent-les-statistiques-hospitalieres/ ; – Dominique Andolfatto, Dominique Labbé, « Covid-19 : premier bilan de l’épidémie », Revue politique et parlementaire, 5 juin 2020, en ligne : https://www.revuepolitique.fr/covid-19-premier-bilan-de-lepidemie/
- Institut de veille sanitaire. Surveillance de la grippe en France métropolitaine. Saison 2014-2015. Bulletin épidémiologique hebdomadaire, 32-33, 13 octobre 2015.
- Assemblée nationale, Rapport d’information par la mission d’information sur l’impact, la gestion et les conséquences dans toutes ses dimensions de l’épidémie de Coronavirus-Covid-19, n° 3053, 3 juin 2020. En ligne : http://www.assemblee-nationale.fr/dyn/15/rapports/covid19/l15b3053_rapport-information.
- Communique de MG France du 27 mars 2020. En ligne : https://www.mgfrance.org/publication/communiquepresse/2511-est-il-souhaitable-de-se-passer-des-medecins-generalistes.
- En ligne : https://dgs-urgent.sante.gouv.fr/dgsurgent/inter/detailsMessageBuilder.do?id=30500&cmd=visualiserMessage.
- En ligne : https://solidarites-sante.gouv.fr/IMG/pdf/avis_conseil_scientifique_12_mars_2020.pdf.
- En ligne : https://solidarites-sante.gouv.fr/IMG/pdf/avis_conseil_scientifique_23_mars_2020-2.pdf.
- En ligne : https://www.cnge.fr/conseil_scientifique/productions_du_conseil_scientifique/covid_19_y_t_il_une_place_pour_lhydroxychloroquine/.
- Voir par exemple : https://www.pharmacorama.com/2020/03/pas-daccord-avec-le-ministre-de-la-sante-a-propos-du-paracetamol/.
- En ligne : https://www.conseil-national.medecin.fr/publications/communiques-presse/protocoles-recherche-clinique-prescriptions-amm.
- Voir les réactions de médecins à ces dernières décisions dans le magazine Egora, « Pas d’antibiotiques dans le covid », 9 juin 2020.
- Le Monde, 13 juin 2020. Au passage, on rappellera aussi les travaux de Charles Nicolle sur les maladies infectieuses et ses préconisations face aux épidémies. Ce dernier, originaire de Rouen, médecin au sein de l’Institut Pasteur de Tunis, obtint le prix Nobel de médecine en 1928, mais semble bien oublié aujourd’hui. Voir : Charles Nicolle, Destin des maladies infectieuses, Paris, Alcan/Presses universitaires de France, 1939 (1ère éd. en 1930).
- Hospimedia, 15 mai 2020.
- Traduit de l’anglais. Texte original : Mirco Nacoti et al., « At the Epicenter of the Covid-19, Pandemic and Humanitarian Crises in Italy: Changing Perspectives on Preparation and Mitigation », NEJM Catalyst, 21 mars 2020. En ligne : https://catalyst.nejm.org/doi/full/10.1056/CAT.20.0080.
- Selon des témoignages, refusant cette situation, des médecins sont toutefois restés actifs tout en ne déclarant pas les cas de Covid-19 aux autorités… sorte d’exercice clandestin de la médecine pour échapper au contrôle étroit de la médecine et des autorités officielles.
- Concernant l’économie du médicament, voir récemment : Laurent Mucchielli, « Behind the French controversy over the medical treatment of Covid-19: The role of the drug industry », The Australian and New Zealand journal of sociology, 17 juin 2020.
- Sur cet aspect, voir : Sebastian Roché, « Dans sa réponse au coronavirus, notre exécutif survalorise la surveillance et la punition », Le Monde, 3 juin 2020. A ce propos, Marcel Gauchet déclarait récemment qu’à l’occasion de cette crise « L’Etat a présenté son pire visage, soit une étroitesse bureaucratique, un côté tatillon, autoritaire, voire persécuteur, sans se montrer efficace pour autant.» (Le Monde, 6 juin 2020.)
- Dans des « Projections macroéconomiques » du 9 juin 2020, la Banque de France envisage un recul du PIB de 10 % en 2020 et une perte de pratiquement un million d’emplois d’ici décembre 2020 (par rapport à décembre 2019.) Jamais des évolutions si fortes ne sont intervenues. En ligne : https://publications.banque-france.fr/projections-macroeconomiques-juin-2020.
Source : https://www.revuepolitique.fr/covid-19-une-defaite-francaise/. Article publié originellement le 22 juin 2020.


